Co, gdy zaatakują z powietrza?

„Menedżer Zdrowia” opisuje funkcjonowanie szpitala w warunkach zagrożenia atakiem z powietrza – doświadczenia operacyjne i zasady zachowania ciągłości opieki.
- Autorami tekstu publikowanego przez „Menedżera Zdrowia” są Oleksandr Kulyk, civilian medical military cooperation (CIMMIC) z Siły Obrony i Bezpieczeństwa Ukrainy, Tomasz Szelągowski, prezes zarządu Polskiego Innowacyjnego Klastera Medycznego, Yurij Lykhovsky, mjr rez. Służby Medycznej Sił Zbrojnych Ukrainy
W Polskim Innowacyjnym Klastrze Medycznym (PIK-MED) funkcjonuje Centrum Kompetencyjne „Risk Alert – zarządzanie ryzykiem”. To zorganizowana grupa partnerów pracujących nad projektami szkoleniowymi dotyczącymi przygotowania kadr placówek medycznych i ratunkowych do działania w sytuacjach zagrożenia. Oprócz podmiotów polskich do współpracy zaproszenie otrzymały organizacje i specjaliści z Ukrainy.
Doświadczenie ukraińskich placówek ochrony zdrowia w warunkach działań wojennych pozwoliło na wypracowanie praktycznych zasad i podejść operacyjnych do zapewnienia bezpieczeństwa szpitali i organizacji działań ewakuacyjnych. Zasady te mogą być przydatne dla dyrektorów szpitali oraz systemów ochrony zdrowia innych krajów przygotowujących się do pracy w warunkach potencjalnych zagrożeń militarnych (patrz ryc. 1).
 Rycina 1. Skutki ukierunkowanego nalotu rosyjskich sił zbrojnych z 31 stycznia 2024 r. na jedyny działający szpital we wsi Wielki Burłuk w obwodzie charkowskim. Zdjęcie wykonane przez pracowników medycznych jednostki CIMMIC na miejscu zdarzenia (1 lutego 2024 r.).
Rycina 1. Skutki ukierunkowanego nalotu rosyjskich sił zbrojnych z 31 stycznia 2024 r. na jedyny działający szpital we wsi Wielki Burłuk w obwodzie charkowskim. Zdjęcie wykonane przez pracowników medycznych jednostki CIMMIC na miejscu zdarzenia (1 lutego 2024 r.).
Współczesna wojna zasadniczo zmieniła rzeczywistość operacyjną funkcjonowania placówek ochrony zdrowia. Szpitale, tradycyjnie postrzegane jako obiekty chronione normami międzynarodowego prawa humanitarnego, stały się potencjalnymi celami ataków lub mogą zostać uszkodzone w wyniku uderzeń rakietowych, ataków bezzałogowych statków powietrznych lub porażenia obiektów infrastruktury krytycznej znajdujących się w bezpośrednim sąsiedztwie. W tych okolicznościach ich ewakuacja przestaje być teoretycznym scenariuszem obrony cywilnej, a staje się koniecznością operacyjną, wymagającą wcześniejszego planowania i gotowości do natychmiastowej realizacji.
W czasie pokoju ewakuacja szpitala zazwyczaj wiąże się z lokalnymi zdarzeniami, takimi jak pożar, awaria techniczna lub katastrofy naturalne. Sytuacje te mają zazwyczaj ograniczony charakter, pozwalają na częściową ewakuację i jest wystarczająco dużo czasu na organizację bezpiecznego przemieszczenia pacjentów i personelu. Infrastruktura pozostaje funkcjonalna, drogi transportowe są dostępne, systemy łączności stabilne, a personel medyczny pracuje w przewidywalnym środowisku operacyjnym.
W warunkach wojennych charakter zagrożeń jest zasadniczo inny. Ataki rakietowe lub dronowe mogą nastąpić nagle, bez ostrzeżenia, stwarzając zagrożenie dla całego szpitala jednocześnie. Od momentu wykrycia zagrożenia do możliwego uderzenia w obiekt może minąć zaledwie kilka minut, co uniemożliwia pełną ewakuację stacjonarną, zwłaszcza pacjentów z ciężkimi urazami, zaburzeniami świadomości lub ograniczoną mobilnością. Dodatkowo infrastruktura transportowa może zostać uszkodzona, zewnętrzne trasy ewakuacyjne zablokowane, a praca systemów łączności zakłócona (równie ważne zagadnienia cyberbezpieczeństwa i zabezpieczenia danych medycznych, ze względu na ograniczenia tego artykułu, wymagałyby odrębnego omówienia).
W tych warunkach najważniejszym zadaniem dyrekcji staje się nie tylko planowanie pełnej ewakuacji jako środka ostatecznego, ale przede wszystkim organizacja wewnętrznej ochrony pacjentów i personelu, minimalizacja ryzyka porażenia oraz zapewnienie ciągłości udzielania pomocy medycznej nawet w warunkach bezpośredniego zagrożenia. Wymaga to zasadniczo innego podejścia do organizacji przestrzeni szpitala, zarządzania przepływem pacjentów, szkolenia personelu oraz stworzenia jasnego systemu podejmowania decyzji w sytuacji ograniczonego czasu.
I. Międzynarodowe standardy reagowania na ofiary masowe: co wiadomo od dawna i dlaczego to nie wystarcza podczas współczesnej wojny
Na świecie od dziesięcioleci istnieją ugruntowane standardy reagowania na zdarzenia z masową liczbą poszkodowanych (MCI – Mass Casualty Incident/MASCAL – tryb reagowania na takie zdarzenie)1, 2, 3. Są one niezwykle ważne, dobrze opisane i wielokrotnie sprawdzone w praktyce. Najważniejsze międzynarodowo uznane modele są następujące:
- Masowe ofiary → zorganizowana segregacja (triaż) i zarządzanie przepływami. Współczesne podejścia podkreślają, że triaż jest procesem dynamicznym i uruchamia się go po wystąpieniu jasnych sygnałów (triggerów) przejścia z trybu rutynowego na masowy; osobno opisuje się zasady organizacji stref pomocy i przepływów w placówce.
- Jednolite międzyresortowe narzędzia triaż dla placówek medycznych. WHO promuje Mass Casualty Management oraz Interagency Integrated Triage Tool (MC-IITT)4, 5 jako podstawę spójnego priorytetyzowania i współpracy między służbami.
- Standardy gotowości i współpracy zespołów medycznych oraz systemu. W wypadku zdarzeń o dużej skali (katastrofy/konflikty) istnieją międzynarodowe „minimalne standardy” dla Emergency Medical Teams (EMT)6, 7, opisujące wymogi dotyczące organizacji, zdolności i współpracy z systemem krajowym.
- Wojskowo-cywilne standardy MASCAL/Major Incident. W sferze medyczno-wojskowej standaryzacja zasad wkładu medycznego w zarządzanie Major Incident/Mass Casualty jest zapisana w dokumentach NATO (AMedP-1.10/ STANAG 2879)8, gdzie kładzie się nacisk na planowanie, szkolenia i gotowość zasobów.
Wszystko to jest znane, skutecznie wdrażane i bez tego każdy system pogrążyłby się w chaosie.
Czy jednak jest to wystarczające w przypadku współczesnych zagrożeń bojowych? Jakie luki i białe plamy pozostają nieujawnione w klasycznych, ogólnych dokumentach MCI? O czym warto mówić osobno w kontekście współczesnych wojen?
Doświadczenie Ukrainy dodało do paradygmatu MCI zasadniczo inny wymiar: szpital jako obiekt pracujący pod zagrożeniem rakietowo-dronowym, mający minuty na reakcję, narażony na ryzyko powtórnych uderzeń i niemożność przeprowadzenia „klasycznej” pełnej ewakuacji stacjonarnej w momencie alarmu.
Oznacza to, że punkt ciężkości przesuwa się z pytania, jak segregować i rozwijać pomoc przy masowym napływie, na pytania:
- jak zapewnić przetrwanie pacjentów i personelu w budynku przez kilka minut,
- jak zorganizować ochronę wewnętrzną jako reakcję nadrzędną,
- jak zachować ciągłość opieki nad pacjentami niemobilnymi/krytycznymi,
- i dopiero później – jak przeprowadzić planową ewakuację zewnętrzną, jeśli zagrożenie jest długofalowe lub infrastruktura została uszkodzona.
Właśnie tę „ukraińską” część – dotyczącą modelu dwuobszarowego, stref chronionych, wewnętrznych tras przemieszczania się, zarządzania w warunkach minut i degradacji infrastruktury – warto wyodrębnić jako osobny wkład praktyczny, uzupełniający (a nie negujący) międzynarodowe standardy.
II. Najważniejsze zasady ewakuacji szpitala w czasie wojny, realistyczne scenariusze zagrożeń
W tradycyjnych planach obrony cywilnej całkowita ewakuacja szpitala jest uważana za główny środek reagowania w przypadku zagrożenia budynku lub jego funkcjonowania. Doświadczenia współczesnych działań wojennych pokazują, że w warunkach zagrożenia rakietowego i dronów całkowita ewakuacja stacjonarnego obiektu medycznego jest w większości przypadków technicznie niemożliwa lub niebezpieczna dla pacjentów.
Głównym powodem jest krytycznie krótki czas od wykrycia zagrożenia do ewentualnego uszkodzenia obiektu. W przypadku użycia broni rakietowej lub dronów uderzeniowych może to być zaledwie kilka minut. W takich warunkach zorganizowane przemieszczanie znacznej liczby chorych, zwłaszcza w ciężkim stanie lub niezdolnych do samodzielnego poruszania się, jest niemożliwe. Wszelkie próby natychmiastowej, całkowitej ewakuacji mogą prowadzić do dezorganizacji pracy personelu, obrażeń pacjentów i wzrostu ogólnego ryzyka.
Dodatkowym czynnikiem ograniczającym jest charakter kontyngentu pacjentów. Znaczna część z nich może znajdować się w stanie wymagającym stałego nadzoru medycznego, stosowania urządzeń podtrzymujących życie lub specjalistycznego transportu. Ich przemieszczanie się nawet w czasie pokoju wymaga znacznych zasobów, czasu i koordynacji. W trakcie działań wojennych zasoby te mogą być ograniczone lub niedostępne.
Istotnym czynnikiem jest również ryzyko powstania szkód podczas ewakuacji. Przemieszczanie w przestrzeni otwartej, transport lub koncentracja ludzi w wyznaczonych strefach ewakuacyjnych może stwarzać dodatkowe ryzyko szkód w przypadku powtarzających się ataków (np. tzw. cykl balistyczny, gdy pociski docierają do celu w odstępie 15 minut, lub celowany atak dronów na zasadzie „karuzeli”). Oczywiste jest, że sama ewakuacja może zwiększać ryzyko, a nie je zmniejszać.
W tych okolicznościach główną zasadą zapewnienia bezpieczeństwa nie jest natychmiastowa, całkowita ewakuacja, ale zorganizowanie wewnętrznego systemu ochrony, który umożliwia jak najszybszy transfer pacjentów i personelu do najbezpieczniejszych stref w budynku. Takie podejście minimalizuje czas podróży, pozwala uniknąć korzystania z dróg zewnętrznych i zapewnia ciągłość opieki medycznej.
Całkowitą ewakuację należy traktować jako zdarzenie zaplanowane, przeprowadzane wyłącznie w przypadku potwierdzonego długotrwałego zagrożenia lub gdy uszkodzenia budynku uniemożliwiają jego dalszą eksploatację. W takich przypadkach ewakuację należy przeprowadzać etapami, z jasną priorytetyzacją pacjentów i zaangażowaniem odpowiednich zasobów transportowych i medycznych zgodnie z opisanymi powyżej międzynarodowymi algorytmami.
Zatem strategicznym zadaniem zarządzania szpitalem jest stworzenie systemu, w którym pierwszą reakcją na nagłe zagrożenie nie jest ewakuacja poza szpital, lecz szybkie i zorganizowane przemieszczanie pacjentów do stref chronionych w istniejącej infrastrukturze. To właśnie takie podejście pozwala zapewnić maksymalne bezpieczeństwo w czasie współczesnej wojny.
Zasada działania dwóch obwodów bezpieczeństwa: ochrony wewnętrznej i ewakuacji zewnętrznej
Zapewnienie bezpieczeństwa szpitala podczas wojny wymaga dwóch zasadniczo odmiennych rodzajów reakcji: natychmiastowej ochrony wewnętrznej i planowej ewakuacji zewnętrznej. Te dwa obwody bezpieczeństwa mają zarówno różne cele, jak i czas wdrożenia oraz mechanizmy operacyjne (patrz ryc. 2).
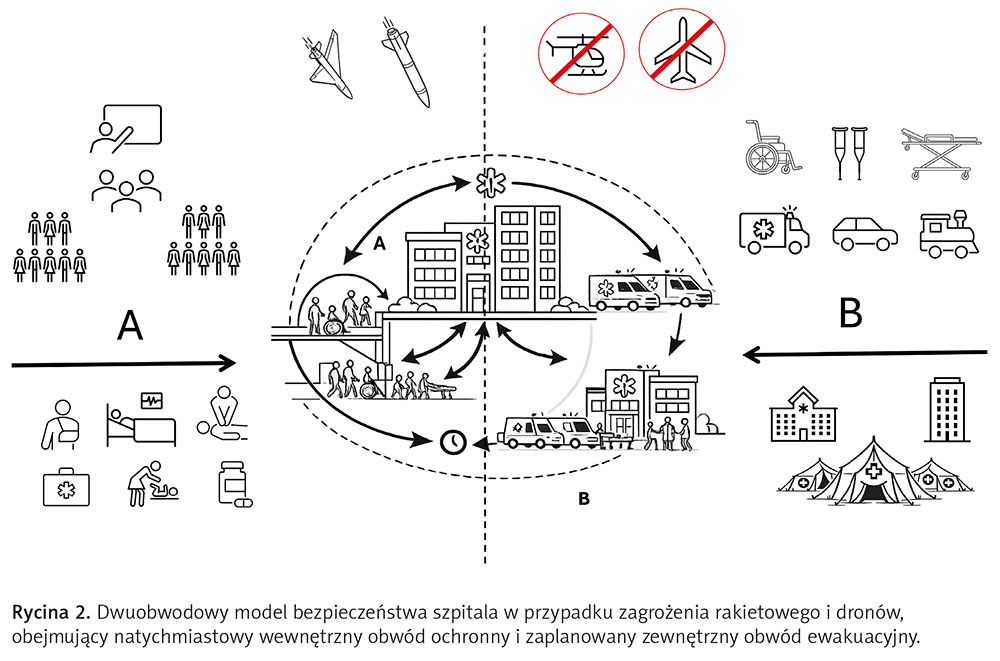 Schemat przedstawia szpital jako centralny węzeł operacyjny systemu reagowania, działający w warunkach bezpośredniego zagrożenia atakami rakietowymi i dronów. Górna część rysunku ilustruje źródła zagrożenia powietrznego, które determinują potrzebę natychmiastowej reakcji i ograniczają czas ewakuacji. Przekreślone symbole transportu lotniczego odzwierciedlają ograniczoną lub niemożliwą dostępność lotniczej ewakuacji medycznej w trakcie aktywnego zagrożenia powietrznego (najprawdopodobniej przestrzeń powietrzna będzie zamknięta), co determinuje priorytet wykorzystania naziemnych form reagowania. Lewa część schematu (obwód A) przedstawia wewnętrzny kontur bezpieczeństwa, który obejmuje system kontroli, personel medyczny, pacjentów o różnym stopniu mobilności, wewnętrzne ciągi komunikacyjne, placówki opieki medycznej oraz strefy chronione w budynku szpitala. Obwód ten zapewnia natychmiastowe przemieszczanie pacjentów i personelu do najbezpieczniejszych stref wewnętrznych w celu zminimalizowania ryzyka uszkodzeń przy ograniczonym czasie reakcji. Prawa część diagramu (obwód B) przedstawia zewnętrzny kontur ewakuacji, który obejmuje pojazdy ewakuacji medycznej, pomoce do transportu pacjentów, transport naziemny, inne stacjonarne oraz tymczasowe placówki medyczne, w tym szpitale mobilne. Obwód ten jest realizowany etapami i zapewnia transfer pacjentów do bezpieczniejszych placówek medycznych w przypadku długotrwałego zagrożenia lub utraty zdolności funkcjonalnej szpitala. Pionowa linia przerywana umownie wyznacza wewnętrzne i zewnętrzne kontury bezpieczeństwa, podkreślając ich różny charakter operacyjny, horyzont czasowy wdrożenia i złożoność zasobów. Ciągłe strzałki w szpitalu odzwierciedlają wewnętrzne ruchy pacjentów i personelu, natomiast strzałki konturu zewnętrznego – kierunki ewakuacji do innych placówek medycznych. Linia przerywana wokół szpitala odzwierciedla funkcjonalne granice wewnętrznego obwodu bezpieczeństwa, a symbol zegara podkreśla sekwencję czasową przejścia od natychmiastowej ochrony wewnętrznej do planowanej ewakuacji zewnętrznej.
Schemat przedstawia szpital jako centralny węzeł operacyjny systemu reagowania, działający w warunkach bezpośredniego zagrożenia atakami rakietowymi i dronów. Górna część rysunku ilustruje źródła zagrożenia powietrznego, które determinują potrzebę natychmiastowej reakcji i ograniczają czas ewakuacji. Przekreślone symbole transportu lotniczego odzwierciedlają ograniczoną lub niemożliwą dostępność lotniczej ewakuacji medycznej w trakcie aktywnego zagrożenia powietrznego (najprawdopodobniej przestrzeń powietrzna będzie zamknięta), co determinuje priorytet wykorzystania naziemnych form reagowania. Lewa część schematu (obwód A) przedstawia wewnętrzny kontur bezpieczeństwa, który obejmuje system kontroli, personel medyczny, pacjentów o różnym stopniu mobilności, wewnętrzne ciągi komunikacyjne, placówki opieki medycznej oraz strefy chronione w budynku szpitala. Obwód ten zapewnia natychmiastowe przemieszczanie pacjentów i personelu do najbezpieczniejszych stref wewnętrznych w celu zminimalizowania ryzyka uszkodzeń przy ograniczonym czasie reakcji. Prawa część diagramu (obwód B) przedstawia zewnętrzny kontur ewakuacji, który obejmuje pojazdy ewakuacji medycznej, pomoce do transportu pacjentów, transport naziemny, inne stacjonarne oraz tymczasowe placówki medyczne, w tym szpitale mobilne. Obwód ten jest realizowany etapami i zapewnia transfer pacjentów do bezpieczniejszych placówek medycznych w przypadku długotrwałego zagrożenia lub utraty zdolności funkcjonalnej szpitala. Pionowa linia przerywana umownie wyznacza wewnętrzne i zewnętrzne kontury bezpieczeństwa, podkreślając ich różny charakter operacyjny, horyzont czasowy wdrożenia i złożoność zasobów. Ciągłe strzałki w szpitalu odzwierciedlają wewnętrzne ruchy pacjentów i personelu, natomiast strzałki konturu zewnętrznego – kierunki ewakuacji do innych placówek medycznych. Linia przerywana wokół szpitala odzwierciedla funkcjonalne granice wewnętrznego obwodu bezpieczeństwa, a symbol zegara podkreśla sekwencję czasową przejścia od natychmiastowej ochrony wewnętrznej do planowanej ewakuacji zewnętrznej.
Pierwszy obwód – ochrona wewnętrzna – jest podstawowym i obowiązkowym elementem systemu bezpieczeństwa. Jego celem jest natychmiastowe ograniczenie ryzyka obrażeń pacjentów i personelu podczas nagłego zagrożenia, gdy czas reakcji jest ograniczony do kilku minut. W tym przypadku głównym zadaniem jest jak najszybsze przeniesienie pacjentów i personelu do najbezpieczniejszych stref w budynku. Są nimi z reguły pomieszczenia zlokalizowane poniżej poziomu gruntu lub w centralnych częściach budynku, z dala od ścian zewnętrznych, okien i potencjalnych źródeł obrażeń odłamkowych. Największą zaletą wewnętrznego obwodu bezpieczeństwa jest to, że nie wymaga korzystania z transportu i opuszczania szpitala przez pacjentów. Minimalizuje to czas reakcji, zmniejsza ryzyko obrażeń podczas przemieszczania się i zapewnia kontrolę medyczną nad pacjentami. Personel powinien być wyraźnie poinformowany o wewnętrznych drogach przemieszczania się, a same strefy chronione powinny być z wyprzedzeniem zidentyfikowane i przygotowane do przyjęcia chorych. Drugi obwód – ewakuacja zewnętrzna – to środek wtórny, stosowany w przypadkach, gdy pobyt pacjentów w budynku szpitala staje się niebezpieczny lub niemożliwy w dłuższej perspektywie. Może to być spowodowane uszkodzeniem budynku, brakiem prądu, wody, ogrzewania lub innymi czynnikami uniemożliwiającymi bezpieczną eksploatację placówki. W przeciwieństwie do zabezpieczenia wewnętrznego ewakuacja zewnętrzna wymaga znacznie więcej czasu, zasobów i koordynacji. Ewakuacja zewnętrzna powinna być przeprowadzana etapami, z uwzględnieniem stanu pacjentów, dostępności transportu i możliwości przyjmujących placówek medycznych. Priorytet mają chorzy, których można bezpiecznie przetransportować w pierwszej kolejności, natomiast będący w stanie krytycznym wymagają specjalistycznego transportu i eskorty. Ważnym warunkiem jest zapewnienie ciągłości nadzoru medycznego podczas transportu i po przybyciu do nowej placówki. Zasada dwóch obwodów bezpieczeństwa stwarza podstawy do uniknięcia krytycznego błędu, jakim jest traktowanie pełnej ewakuacji jako jedynej formy reakcji na zagrożenie. Wyraźne rozróżnienie między natychmiastową ochroną wewnętrzną a planowaną ewakuacją zewnętrzną pozwala natomiast na podejmowanie świadomych decyzji w zależności od charakteru i czasu trwania zagrożenia. W większości przypadków to wewnętrzny obwód bezpieczeństwa stanowi maksymalny poziom ochrony w warunkach nagłych ataków, podczas gdy ewakuacja zewnętrzna jest konieczna jedynie w przypadku wystąpienia długotrwałego zagrożenia.
Należy podkreślić, że skuteczny system bezpieczeństwa powinien opierać się na gotowości do natychmiastowego przemieszczania pacjentów i personelu w szpitalu, a także na wcześniej opracowanym i dopracowanym planie ewakuacji zewnętrznej, który można wdrożyć w razie potrzeby.
Organizacja stref chronionych w strukturze szpitala: zasady przestrzenne i operacyjne
Podstawą wewnętrznej ochrony są predefiniowane i przygotowane strefy chronione, do których można przenieść pacjentów i personel natychmiast po otrzymaniu sygnału o zagrożeniu. Decydującą rolę odgrywa nie tylko ich obecność, ale także lokalizacja, dostępność i to, że natychmiast można z nich w pełni korzystać.
Przy wyborze takich stref głównym kryterium jest ograniczenie ryzyka uszkodzeń bezpośrednich lub fragmentarycznych. Najodpowiedniejsze są pomieszczenia znajdujące się poniżej poziomu gruntu lub w centralnej części budynku, jak najdalej od ścian zewnętrznych i okien. Pomieszczenia z dużymi przeszkleniami lub na wyższych kondygnacjach są znacznie bardziej narażone i nie mogą być wykorzystywane jako podstawowe schronienia.
Odległość między oddziałami szpitalnymi a najbliższą strefą chronioną ma kluczowe znaczenie. Przemieszczanie się powinno zajmować jak najmniej czasu – najlepiej nie więcej niż kilka minut. Jest to szczególnie ważne w przypadku pacjentów o ograniczonej sprawności ruchowej lub wymagających stałego nadzoru. W dużych szpitalach zaleca się zapewnienie kilku takich stref w różnych częściach budynku, aby uniknąć przemieszczania się na duże odległości.
Strefy chronione (ryc. 3) powinny zapewniać możliwość tymczasowego pobytu bez przerywania podstawowej opieki medycznej.
 Pacjenci i personel medyczny jednego ze szpitali na obrzeżach Kijowa oczekują na atak rakietowy w wyznaczonej zgodnie z tzw. zasadą trójkąta:
Pacjenci i personel medyczny jednego ze szpitali na obrzeżach Kijowa oczekują na atak rakietowy w wyznaczonej zgodnie z tzw. zasadą trójkąta:
– przestrzeń bezpieczeństwa – w tym przypadku strefa ochronna między dwiema żelbetowymi ścianami o grubości 70 cm, żelbetową podłogą o grubości 0,5 metra, z włączonym oświetleniem awaryjnym. Szyby w drzwiach są uszczelnione szarą folią pancerną, która zapobiega ich odpryskiwaniu,
– zasoby – zgromadzony sprzęt do monitorowania parametrów życiowych, gazy medyczne, środki przeciwbólowe, płyny infuzyjne i inne leki,
– zarządzanie – ze względu na potencjalne zagrożenie utrudnienia poruszania się pacjentów każdy, kto może stać, musi stać, a ławki, krzesła i inne meble należy traktować ze szczególną ostrożnością, dzieci muszą być trzymane przez osoby dorosłe.
Konieczne jest zapewnienie ułożenia pacjentów na noszach lub łóżkach, dostępu do zasilania sprzętu medycznego oraz możliwości nadzoru klinicznego. Ponadto należy zapewnić oświetlenie zapasowe i niezależne środki łączności.
Drogi przemieszczania się muszą być krótkie, jasno określone i stale dostępne. Personel powinien je znać bez potrzeby dodatkowych wyjaśnień i działać natychmiast po otrzymaniu sygnału alarmowego. Regularne ćwiczenie tych czynności skraca czas reakcji i zmniejsza ryzyko błędów.
Pacjenci, których nie można szybko przetransportować, wymagają szczególnej uwagi. Dla nich należy wyznaczyć alternatywne strefy chronione w bezpośrednim sąsiedztwie ich miejsca pobytu.
Istnienie przygotowanych i dostępnych stref chronionych decyduje o zdolności szpitala do szybkiego reagowania na nagłe zagrożenie oraz zapewnienia bezpieczeństwa pacjentom i personelowi podczas ataków powietrznych.
III. Priorytetyzacja pacjentów podczas ewakuacji: podejmowanie decyzji w warunkach ograniczeń czasowych
Praktyczne doświadczenia w szpitalach podczas ciągłego zagrożenia rakietowego i dronów ujawniły operacyjny aspekt ewakuacji, który wcześniej nie był oddzielnie opisany w standardach reagowania kryzysowego. Polega on na priorytetyzacji przemieszczania pacjentów nie tylko ze względu na ich stan kliniczny, ale także na możliwości ich przemieszczania w dostępnym czasie.
Klasyczne systemy triażu są przeznaczone do masowych przyjęć do szpitali, więc najważniejsze jest ustalenie kolejności udzielania pomocy medycznej. W przypadku zagrożenia rakietowego lub dronów to szpital staje się potencjalnym celem, dlatego głównym zadaniem jest skierowanie pacjentów do bezpiecznych obszarów budynku lub poza nie. W tej sytuacji decydującym ograniczeniem nie jest potrzeba kliniczna, ale czas potrzebny na fizyczne przemieszczenie.
Zmienia to logikę podejmowania decyzji. Pacjenci, których można szybko przemieścić, opuszczają niebezpieczne miejsca pierwsi, co pozwala zmniejszyć liczbę pozostających w strefie ryzyka i odciążyć personel, aby mógł pomagać innym. Pacjenci, których przetransportowanie wymaga więcej czasu lub zasobów, mogą pozostać w najbliższych strefach chronionych zapewniających wystarczającą ochronę fizyczną. Kolejność przemieszczania się jest zatem determinowana nie tylko przez wskaźniki medyczne, ale także przez parametry fizyczne przestrzeni, dostępność dróg i obecność personelu.
To podejście odzwierciedla fundamentalną różnicę między triażem klinicznym a czasoprzestrzenną priorytetyzacją ewakuacji. W pierwszym przypadku określana jest kolejność udzielania pomocy. W drugim – kolejność przemieszczania się w warunkach ograniczonego czasu i bezpośredniego zagrożenia. To właśnie ten drugi element nie miał odrębnego formalnego opisu, mimo że decyduje o przetrwaniu pacjentów i personelu podczas ataków powietrznych.
Doświadczenia Ukrainy pokazały, że zdolność szpitala do szybkiej redukcji liczby osób w niebezpiecznych strefach budynku bez utraty kontroli nad pacjentami jest jednym z najważniejszych czynników ratowania życia podczas nagłych uderzeń. Wymaga to wcześniejszego określenia kolejności przemieszczania się, przypisania odpowiedzialności personelowi oraz uwzględnienia ograniczeń infrastruktury szpitalnej.
Należy zauważyć, że praktyczne doświadczenie wojenne uzupełnia standardy reagowania o nowy komponent operacyjny – model czasoprzestrzenny priorytetyzacji przemieszczania się pacjentów w obrębie szpitala, uwzględniający ograniczony czas reakcji, charakterystykę fizyczną budynku oraz dostępność zasobów. Włączenie tego komponentu do planów gotowości szpitali zwiększa ich zdolność do funkcjonowania w sytuacji bezpośredniego zagrożenia z powietrza.
IV. Organizacja systemu zarządzania i podejmowania decyzji w czasie zagrożenia: rola dyrektora szpitala
W przypadku zagrożenia lotniczego szpital przechodzi w tryb natychmiastowej reakcji. W tym momencie decydującym czynnikiem nie jest dostępność opracowanego dokumentu, ale zdolność konkretnej osoby do wydania polecenia i zdolność personelu do jego wykonania. Jak pokazuje brutalna rzeczywistość, nie ma czasu na dyskusję. Strata nawet minuty oznacza, że część pacjentów pozostanie w strefie zagrożenia.
Polecenia powinny pochodzić z jednego źródła. Kierownik szpitala lub wyznaczona osoba odpowiedzialna natychmiast przejmuje kontrolę i ponosi pełną odpowiedzialność za podjętą decyzję. Nadmiar poleceń burzy porządek i powoduje opóźnienia. Personel jeszcze przed pojawieniem się zagrożenia powinien wiedzieć, do którego polecenia się zastosować.
W momencie sygnału każdy pracownik działa w zakresie swojego obszaru odpowiedzialności, ponieważ nie będzie możliwości ustalenia, kto za co odpowiada. Ten podział również jest z góry ustalony. Jeden pracownik odpowiada za konkretnych pacjentów, drugi za trasę, a trzeci za sprzęt. Po ustaleniu struktury ruch rozpoczyna się natychmiast i przebiega bez chaosu.
System transmisji poleceń musi pozostać sprawny nawet w przypadku utraty łączności lub zasilania. Najbardziej niezawodne są proste sygnały, których nie można błędnie zinterpretować. Po ich otrzymaniu personel nie czeka na dodatkowe instrukcje, lecz natychmiast wykonuje określone czynności.
Szczególnie ważna jest umiejętność kierownictwa do podejmowania decyzji w warunkach niepełnych informacji lub zakłóconej komunikacji. W większości przypadków nie ma czasu na oczekiwanie na potwierdzenie lub wyjaśnienie. Decyzja jest podejmowana na podstawie aktualnej oceny zagrożenia i wdrażana natychmiast. Opóźnienie stwarza większe ryzyko niż możliwość popełnienia błędu.
Praktyka pokazała wyraźny schemat. Tam, gdzie kierownictwo pozostawało scentralizowane i jasne, personel działał szybko i w sposób skoordynowany. W przypadku niepewności lub równoległych poleceń dochodziło do utraty kontroli i wzrostu zagrożenia dla pacjentów.
Procesy operacyjne są narażone na zakłócenia, co oznacza, że wszystko musi być gotowe do pracy bez scentralizowanego zaopatrzenia w wodę i zasilanie w sytuacji silnego stresu psychicznego.
W czasie wojny system zarządzania staje się równie ważnym elementem obrony jak schron czy grubość murów. Decyduje on o tym, czy szpital będzie funkcjonował jako zorganizowana struktura, czy też stanie się zbiorem oddzielnych jednostek bez jednego systemu dowodzenia. Gdy obowiązki są określone z góry, a decyzje podejmowane natychmiast, placówka zachowuje zdolność do funkcjonowania nawet w wypadku zagrożenia bezpośrednim zniszczeniem.
V. Fazy ewakuacji
Ewakuacja szpitala w warunkach zagrożenia powietrznego przebiega w sekwencji zdefiniowanych faz, z których każda odpowiada określonemu stanowi systemu i poziomowi zagrożenia. Fazy te tworzą ciągły cykl gotowości, natychmiastowej reakcji, stabilizacji i, w razie potrzeby, ewakuacji poza szpital (patrz ryc. 4).
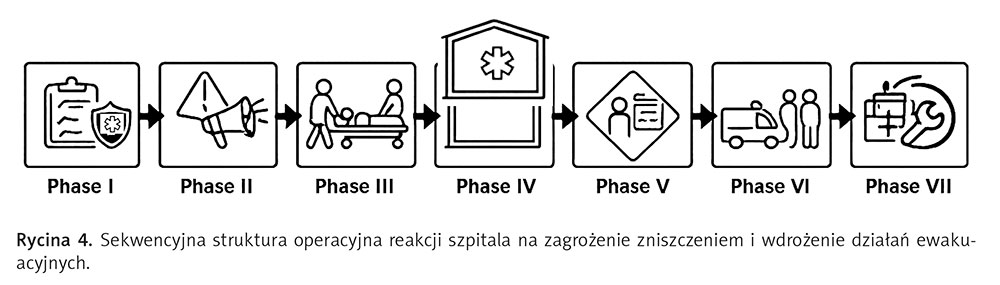 Diagram odzwierciedla logikę przejścia szpitala ze stanu ciągłej gotowości do stabilizacji funkcjonowania po relokacji lub ewakuacji. Sekwencja piktogramów obrazuje zmianę trybu działania placówki: od wczesnego przygotowania i rozpoczęcia reagowania, przez utworzenie chronionej konfiguracji pracy, podjęcie decyzji zarządczej o dalszym użytkowaniu placówki, przeprowadzenie zorganizowanego transportu, po przywrócenie stabilnego systemu opieki medycznej. Na grafice podkreślono, że ewakuacja nie jest odrębnym działaniem, lecz procesem zarządzanym, w którym każdy kolejny etap opiera się na wyniku poprzedniego. Centralnym elementem jest osiągnięcie stabilnego, chronionego stanu operacyjnego, z którego możliwe są dalsze kontrolowane działania bez utraty funkcjonalności placówki medycznej.
Diagram odzwierciedla logikę przejścia szpitala ze stanu ciągłej gotowości do stabilizacji funkcjonowania po relokacji lub ewakuacji. Sekwencja piktogramów obrazuje zmianę trybu działania placówki: od wczesnego przygotowania i rozpoczęcia reagowania, przez utworzenie chronionej konfiguracji pracy, podjęcie decyzji zarządczej o dalszym użytkowaniu placówki, przeprowadzenie zorganizowanego transportu, po przywrócenie stabilnego systemu opieki medycznej. Na grafice podkreślono, że ewakuacja nie jest odrębnym działaniem, lecz procesem zarządzanym, w którym każdy kolejny etap opiera się na wyniku poprzedniego. Centralnym elementem jest osiągnięcie stabilnego, chronionego stanu operacyjnego, z którego możliwe są dalsze kontrolowane działania bez utraty funkcjonalności placówki medycznej.
Faza I – ciągła gotowość
W tym okresie kształtuje się przestrzenne i organizacyjne podstawy reagowania. Wyznaczane są pomieszczenia nadające się na schronienie, drogi dojścia i ustalany jest zakres obowiązków personelu. Dla każdego pacjenta z góry ustalana jest możliwość i sposób ewakuacji. Struktura ta istnieje na stałe i nie jest tworzona w momencie zagrożenia.
Faza II – aktywacja po sygnale alarmu powietrznego
Po otrzymaniu informacji o zagrożeniu kierownictwo przechodzi w tryb natychmiastowej realizacji. Wydawany jest rozkaz rozpoczynający ewakuację wewnętrzną. Personel działa zgodnie z wcześniej zdefiniowanym podziałem funkcji, bez dodatkowych wyjaśnień i zatwierdzeń.
Faza III – ewakuacja wewnętrzna
W tym czasie pacjenci i personel są fizycznie ewakuowani do wyznaczonych bezpiecznych stref w budynku. Szybkość ma kluczowe znaczenie. Kolejność działań jest determinowana nie tylko przez sytuację kliniczną, ale także przez rzeczywisty czas potrzebny do transportu każdego pacjenta, a także dostępność personelu i dróg.
Ta faza ma istotną cechę operacyjną. Przeciwnik może wykorzystać symulowane lub powtarzane sygnały zagrożenia, aby zdestabilizować szpital. Takie działania mają na celu wyczerpanie personelu, zakłócenie procesu leczenia i stworzenie trwałego stanu przemieszczenia. W przypadku braku jasnej struktury reagowania prowadzi to do utraty kontroli i faktycznego przerwania normalnego funkcjonowania.
Po zakończeniu początkowego przemieszczania konieczne jest określenie, które jednostki i funkcje pozostają w strefach bezpieczeństwa przez określony czas, a które mogą powrócić do swoich poprzednich lokalizacji. Decyzja ta jest podejmowana z uwzględnieniem charakteru zagrożenia, jego nawrotu i możliwości dalszych ataków. Niektóre krytyczne funkcje mogą być przeniesione na dłuższy czas, nawet do 24 godzin, co pozwala na kontynuację pracy również w przypadku powtarzających się alarmów.
Opisane podejście pozwala uniknąć ciągłych cykli przemieszczania, wyczerpujących personel i zakłócających proces leczenia. Przeniesienie wewnętrzne powinno doprowadzić system do stabilnego, bezpiecznego stanu, umożliwiającego dalsze funkcjonowanie, a nie tworzyć tymczasową i niestabilną konfigurację.
Faza IV – pozostanie w bezpiecznym środowisku
Po zakończeniu przeniesienia szpital kontynuuje działalność, korzystając z dostępnej infrastruktury. Zapewniony jest monitoring, konserwowane są krytyczne systemy, a stan budynku i możliwość jego dalszego użytkowania są oceniane.
Faza V – decyzja o przeniesieniu zewnętrznym
Jeśli budynek nie nadaje się już do bezpiecznego użytkowania lub zagrożenie ma charakter długotrwały, określana jest procedura przeniesienia pacjentów do innych placówek medycznych. Decyzja ta podejmowana jest na podstawie aktualnego stanu infrastruktury i dostępnych zasobów.
Faza VI – przeniesienie zewnętrzne
Pacjenci są transportowani do wyznaczonych placówek odbiorczych lub polowych punktów medycznych. Odbywa się to etapami, z ciągłym wsparciem medycznym i kontrolą na każdym etapie.
Faza VII – powrót do zdrowia i korekcja
Po zakończeniu zdarzenia przeprowadzana jest analiza podjętych działań. Zidentyfikowane ograniczenia i opóźnienia są eliminowane, a struktura reakcji dopracowywana z uwzględnieniem zdobytego doświadczenia.
Proponowany model fazowy odzwierciedla rzeczywistą logikę funkcjonowania szpitala w sytuacji zagrożenia powietrznego. Łączy on przestrzeń, czas i zarządzanie w jeden system operacyjny, co pozwala zachować kontrolę nad sytuacją, nawet gdy czas reakcji jest ograniczony do kilku minut.
VI. Wnioski z doświadczeń praktycznych i krytyczne błędy
Funkcjonowanie ukraińskich szpitali w warunkach ciągłego zagrożenia rakietowego i dronów ujawniło zasadniczą różnicę między teoretycznymi planami ewakuacji a rzeczywistością wojny. Stało się oczywiste, że placówki, które są mobilne podczas szkoleń lub procesów planowania, nie są mobilne w przypadku nagłego zagrożenia. Przetrwanie zapewnia nie próba opuszczenia budynku, ale możliwość natychmiastowej zmiany wewnętrznej konfiguracji przestrzennej, zmniejszając narażenie ludzi na czynniki szkodliwe i utrzymując kontrolę nad procesami.
Rzeczywisty czas reakcji mierzony jest w minutach.
Od sygnału o zagrożeniu do uderzenia jest często zbyt mało czasu na zorganizowane opuszczenie szpitala. Próba przeprowadzenia ewakuacji zewnętrznej powoduje nagromadzenie pacjentów i personelu w obszarach otwartych lub tranzytowych, które charakteryzują się najwyższym poziomem narażenia.
Dodatkowym zagrożeniem są powtarzające się uderzenia, które mogą nastąpić wkrótce po pierwszym. Przenoszenie ludzi na zewnątrz w tym czasie zwiększa ryzyko ofiar wtórnych.
Przetrwanie zapewnia szybkie przemieszczanie się do wewnętrznych lub głębokich obszarów budynku, gdzie uszkodzeń jest znacznie mniej.
- Błąd krytyczny: opóźnienie decyzji lub próba natychmiastowej ewakuacji na zewnątrz w odpowiedzi na nagłe zagrożenie. Konfiguracja przestrzenna bezpośrednio determinuje prawdopodobieństwo przeżycia. W budynku ryzyko rozkłada się nierównomiernie. Pomieszczenia ze ścianami zewnętrznymi, zwłaszcza z dużymi powierzchniami przeszklonymi, są najbardziej narażone na falę uderzeniową i odłamki. Pomieszczenia wewnętrzne, centralne lub głębokie znacznie zmniejszają wpływ tych czynników. Doświadczenia pokazują, że nawet w przypadku znacznych uszkodzeń budynku osoby przebywające w częściach wewnętrznych miały znacznie wyższe prawdopodobieństwo przeżycia. Ochrona nie jest zapewniana poprzez opuszczenie budynku, ale dzięki zmniejszeniu narażenia poprzez przemieszczanie się do najbardziej chronionych obszarów.
- Błąd krytyczny: wykorzystywanie pomieszczeń bardzo narażonych jako miejsc schronienia ze względu na ich dostępność lub wygodę. Utrata czasu na orientację prowadzi do utraty kontroli. W momencie zagrożenia system działa pod presją czasu. Personel nie jest w stanie analizować ani improwizować. Wszelka niepewność prowadzi do opóźnień i dezorganizacji. Tylko te instytucje, w których trasy i obowiązki związane z przemieszczaniem się, zostały wcześniej określone i opracowane, były w stanie zapewnić szybką oraz kontrolowaną ewakuację.
- Błąd krytyczny: istnienie planu bez powiązania z konkretną architekturą i rzeczywistymi trasami. Reakcja nie jest determinowana przez dokumenty, lecz przez umiejętności. W sytuacji krytycznej personel działa zgodnie z doświadczeniami, a nie z treścią instrukcji. Umiejętności nabywane w trakcie regularnych szkoleń praktycznych pozwalają im działać bez opóźnień, nawet w przypadku częściowej utraty łączności lub infrastruktury. Szkolenie kształtuje zdolność systemu do działania jak spójny organizm.
- Błąd krytyczny: formalne istnienie planu bez jego regularnego stosowania w praktyce. Pacjenci niemobilni wyznaczają granicę możliwości systemu. Pacjentów zależnych od sprzętu lub pomocy personelu nie można szybko przetransportować. Ich bezpieczeństwo zależy przede wszystkim od początkowego rozmieszczenia, a nie od szybkości reakcji po wystąpieniu zagrożenia. Rozmieszczenie przestrzenne nieuzasadnione w warunkach wojskowych prowadzi do tego, że nawet prawidłowe działania personelu nie są w stanie w pełni zrekompensować początkowego ryzyka.
- Błąd krytyczny: umieszczanie najbardziej narażonych pacjentów w miejscach o zwiększonym poziomie narażenia. System zarządzania musi pozostać funkcjonalny w przypadku utraty części infrastruktury. Awarii może towarzyszyć przerwa w dostawie prądu, zakłócenia w komunikacji lub ograniczenie dostępu do systemów informatycznych. Zarządzanie musi być utrzymane nawet w tych warunkach. Niezawodność jest zapewniona dzięki prostocie, redundancji i jasnemu podziałowi odpowiedzialności.
- Błąd krytyczny: uzależnienie zarządzania od jednego kanału komunikacji lub jednego rozwiązania technicznego. Największym zagrożeniem jest utrata funkcjonalności po awarii. Nawet niewielkie uszkodzenia mogą doprowadzić do zamknięcia szpitala, jeśli dojdzie do utraty koordynacji i kontroli. Utrzymanie struktury zarządzania pozwala na ciągłość opieki nawet w zmienionych warunkach. Głównym zadaniem jest nie tylko uniknięcie awarii, ale także utrzymanie zdolności systemu do dalszego funkcjonowania, gdy do niej dojdzie.
- Błąd krytyczny: brak gotowości do działania w zmienionej konfiguracji przestrzennej i funkcjonalnej. Kluczowy wniosek doktrynalny. Współczesne działania wojenne nie pozostawiają wystarczająco dużo czasu na całkowitą ewakuację szpitala w odpowiedzi na nagłe zagrożenie. Bezpieczeństwo jest zapewnione dzięki możliwości szybkiego przeniesienia osób z miejsc o wysokim narażeniu do pomieszczeń wewnętrznych lub podziemnych, przy jednoczesnym zachowaniu kontroli i ciągłości opieki. Szpital musi być w stanie przetrwać awarię i kontynuować funkcjonowanie. Przetrwanie nie jest determinowane szybkością opuszczania budynku, ale wcześniejszym przygotowaniem przestrzeni, personelu i systemu zarządzania.
VII. Zamiast wniosków: sygnały ostrzegawcze i rekomendacje dla Polski w zakresie gotowości szpitali na zagrożenia militarne
Polskie systemy opieki zdrowotnej powinny wychodzić z założenia, że zagrożenie dla szpitali nie jest „powolnym” stanem wyjątkowym, lecz scenariuszem z nagłymi uderzeniami (rakiety/drony), krótkim czasem reakcji, możliwością powtarzających się ataków i dezorganizacją infrastruktury. Poniżej przedstawiono rekomendacje, które można wdrożyć na poziomie szpitala i na poziomie systemu państwa.
Szpital musi działać „w warunkach ataku”
Szpital musi utrzymać swoje funkcje nawet w przypadku uszkodzenia budynku, degradacji części infrastruktury i utrzymywania się ryzyka ponownego zagrożenia.
„Schron” to nie pomieszczenie. To sposób świadczenia opieki medycznej w innej formie organizacyjnej
Nie wystarczy jedynie zdefiniowanie „pomieszczeń ochronnych”. Należy zdefiniować pakiet opieki, który przetrwa uderzenie, i przenieść go do strefy chronionej jako zestaw obejmujący:
- minimalny zestaw kompleksowego monitoringu parametrów życiowych (gazy medyczne/środki przeciwbólowe/płyny infuzyjne),
- proste stanowiska pracy dla pielęgniarek,
- przestrzeń na krótkie procedury, których nie można przerwać.
Zasoby – słaby punkt
Standardy NATO w ramach podejścia MASCAL podkreślają potrzebę planowania zasobów i potencjału jako podstawy gotowości systemu medycznego. Jednocześnie doświadczenia na Ukrainie pokazują, że scentralizowane systemy wsparcia w warunkach uderzenia szybko stają się krytycznym punktem podatności na zagrożenia. Zakłócenie jednego węzła może prowadzić do utraty funkcjonalności znacznej części szpitala. Najbardziej zrównoważonym modelem jest rozproszony model wsparcia, w którym zasoby są zintegrowane w zdefiniowane pakiety opieki i wspierane poprzez poziome i pionowe kanały ciągłej odnowy i redystrybucji.
Anty-fragility Concept (koncepcja antykruchości) – wdrożenie do środowiska szpitalnego
Najpoważniejsze obrażenia w budynkach podczas uderzeń często są spowodowane nie przez bezpośrednie uderzenia elementów balistycznych pocisku lub drona, ale przez wtórne elementy kruche: szkło, elewacje ceramiczne, płytki itp. Minimalizacja tych elementów lub zmniejszenie ich kruchości, poprzez zastosowanie barier inżynieryjnych/organizacyjnych (ekranów, przegród, folii ochronnych, ruchomych łóżek/słupków), znacznie zmniejsza liczbę poszkodowanych.
Alarmy wyczerpują lekarzy, pacjentów i procesy leczenia. Przewlekła refleksja jest szkodliwa
Zdecydowana większość „fałszywych” alarmów powietrznych na Ukrainie to dobrze skoordynowany i przemyślany sposób, w jaki wróg wyczerpuje i łamie ustalone mechanizmy produkcji i adaptacji poprzez scentralizowane, zgrubne systemy masowego powiadamiania.
Im lepiej zlokalizowane, szczegółowe i zróżnicowane powiadomienie, tym odporniejsze jest na ataki informacyjne wroga.
Projektowanie pod kątem wojny
Projektując nowe szpitale, nie należy umieszczać kluczowych usług medycznych na wyższych piętrach. Po ataku przemieszczanie się między piętrami windą lub schodami jest często niemożliwe z różnych powodów. Najlepiej, aby w harmonogramie pracy placówki minimalizowano liczbę osób na wyższych piętrach.
Krytycznych elementów ochrony nie można stworzyć w momencie zagrożenia. Można je tylko wykorzystać. Oznacza to, że zdolność szpitala do funkcjonowania nie zależy od reakcji na sam atak, ale od zastosowania zasady trójkąta – wcześniejszej konfiguracji przestrzeni, zasobów i zarządzania. Przygotować „cywilny obwód przyjmowania tłumów”: podczas ataków ludzie gromadzą się w szpitalu.
Szpital jest jak „linia ratunkowa”
Po ataku powietrznym do szpitala w krótkim czasie przybywa liczba cywilów. Krewni, sąsiedzi, ranni bez skierowania, ludzie chcący się ukryć. To blokuje korytarze, zakłóca drogi wewnętrzne, wywołuje panikę, a czasem chaos, co prowadzi do obrażeń wtórnych i zwiększonego stresu środowiskowego.
Zastosuj proste zasady dotyczące granic i korekt przepływu (kto/gdzie/kiedy), w przeciwnym razie nawet najlepszy ruch wewnętrzny zostanie zakłócony.
Ewakuacja będzie ograniczona, trudna i opóźniona
Przestrzeń powietrzna do ewakuacji lotniczej będzie zamknięta przez długi czas. Naziemny transport może utknąć w korkach. Idealnym środkiem transportu będzie każdy, kto może poruszać się bez przeszkód.
Koordynuj drogi ewakuacyjne ze wsparciem zaprzyjaźnionych dronów lub własnych sił rozpoznania lotniczego, zwłaszcza jeśli jest to szpital wielospecjalistyczny.
Zmień koncepcję szkolenia, przeszkol cały szpital
Ćwicz scenariusze szkoleniowe na żywo w prawdziwych budynkach szpitalnych z prawdziwymi pacjentami i personelem medycznym, także z tymi, którzy nie uczestniczą w szkoleniu. Mniej teoretycznych algorytmów, więcej umiejętności. Nie będzie rozwiązań uniwersalnych; pracownicy muszą umieć improwizować rozsądnie i proaktywnie przejmować przywództwo i odpowiedzialność w sytuacjach niekontrolowanego zagrożenia.
Wnioski
Przedstawiona analiza pokazuje, że w przypadku zagrożenia powietrznego kluczowy jest nie sam ruch, ale zachowanie sterowalności i funkcjonalności w momencie, gdy nalot jest możliwy lub już nastąpił. Ewakuacja przestaje być celem samym w sobie lub działaniem podstawowym, lecz pozostaje jedynie jednym z kolejnych etapów, o ile pozwalają na to warunki. Kluczowym elementem jest zdolność szpitala do przejścia na bezpieczny tryb działania bez utraty opieki nad pacjentami. To właśnie odróżnia nowoczesne podejście od poprzednich koncepcji i determinuje praktyczną gotowość instytucji do pracy w warunkach powtarzających się nalotów i degradacji infrastruktury, podczas przedłużającej się wojny na dużą skalę.
Bibliografia:
- Abir, M., Choi, H., Cooke, C. R., Wang, S. C., & Davis, M. M. (2012). Ef fect of a mass casualty incident: clinical outcomes and hospital charges for casualty patients versus concurrent inpatients. Academic emergency medicine : of ficial journal of the Society for Academic Emergency Medicine, 19(3), 280 –286. https://doi.org/10.1111/j.15532712.2011.01278.x.
- Ahmad S. (2018). Mass Casualt y Incident Management. Missouri medicine, 115(5), 451–455.
- Sp eich er, C . , Wur mb, T. , M ey b ohm , P. , & K ippnich , M . (2025). Innerklinisches Management eines Massenanfalls von Verletzten (MANV) [Inhospital Management of Mass Casualty Incidents (MASCAL)]. Anasthesiologie, Intensivmedizin, Notfallmedizin, Schmerztherapie : AINS, 60(9), 479–491. https://doi.org/10.1055/a-2593-3516.
- Mitchell, R., Bue, O., Nou, G., Taumomoa, J., Vagoli, W., Jack, S., Banks, C., O’Reilly, G., Bornstein, S., Ham, T., Cole, T., Reynolds, T., Körver, S., & Cameron, P. (2021). Validation of the Interagency Integrated Triage Tool in a resource-limited, urban emergency department in Papua New Guinea: a pilot study. The Lancet regional health. Western Pacific, 13, 100194. https://doi.org/10.1016/j.lanwpc.2021.100194.
- Nair, A., Pathak, M., Chand, S. B., Aluisio, A. R., & Kharel, R. (2025). Implementation of the Interagency Integrated Triage Tool (IITT) in a Rural Emergency Department: A Qualitative Study in Western Nepal. Rhode Island medical journal (2013), 108(3), 38–42.
- Yeung, T., Bausch, D. G., Cerga Pashoja, A., & Schellenberg, J. (2026). Consensus on key domains for emergency medical teams deployment evaluation: a Delphi method study. Conflict and health, 20(1), 16. https:// doi.org/10.1186/s13031-026-00751-y.
- Peleg, K., Salio, F., & Burkle, F. M., Jr (2024). Unique Challenges for WHO Emergency Medical Teams in Ukraine: Field Assessment and Global Recommendations. Disaster medicine and public health preparedness, 18, e107. https://doi.org/10.1017/dmp.2024.76.
- NATO Standard AMedP-1.10. Medical Aspects in the Management of a Major Incident/Mass Casualty Situation. Edition B, Version 1. NATO Standardization Of f ice, Oc tober 2021.chrome-ex tension:// efaidnbmnnnibpcajpcglclefindmkaj/https://www.coemed.org/files/ stanags/03_AMEDP/AMedP-1.10_EDB_V1_E_2879.pdf.
Tekst Oleksandra Kulyka, civilian medical military cooperation (CIMMIC) z Siły Obrony i Bezpieczeństwa Ukrainy, Tomasza Szelągowskiego, prezesa zarządu Polskiego Innowacyjnego Klastera Medycznego, Yurija Lykhovsky'iego, mjr. rez. Służby Medycznej Sił Zbrojnych Ukrainy, opublikowano w „Menedżerze Zdrowia” 1/2026.
O autorach
Dr n. med. Oleksandr Kulyk, porucznik Sił Obrony i Bezpieczeństwa Ukrainy, dyrektor Civilian Medical Military Cooperation (CIMMIC), lekarz specjalista medycyny pola walki, neurochirurg, specjalista w diagnostyce neurofunkcjonalnej i rehabilitacji neurologicznej, zasłużony lekarz Ukrainy, dyrektor Centrum Badawczego Rehabilitacji Neurologicznej i Neurochirurgicznej (NODUS) w Browarach na Ukrainie, członek Światowej Federacji Neurorehabilitacji.
Tomasz Szelągowski, prezes zarządu Polskiego Innowacyjnego Klastra Medycznego (PIKMED), którego działalność koncentruje się na promocji i komercjalizacji polskiej myśli naukowej oraz budowaniu partnerstw między podmiotami działającymi w polskim systemie ochrony zdrowia, ekspert rynku zdrowia, konsultant i trener w zakresie przywództwa, rozwoju osobistego i relacji interpersonalnych, publicysta, współautor Białej Księgi Zdrowego i Aktywnego Starzenia.
Yurij Lykhovsky, mjr rez. Służby Medycznej Sił Zbrojnych Ukrainy, lekarz specjalista pulmonolog, kierownik punktu medycznego Polsko-Ukraińskiego Batalionu Wielonarodowych Sił Pokojowych KFOR w Kosowie w 2008 r., były ordynator Szpitala Klinicznego Kancelarii Prezydenta Ukrainy, autor i współautor ponad dziesięciu publikacji naukowych.
Przeczytaj także: „Wojsko potrzebuje własnego wykazu substancji i leków krytycznych”.





















