Dlaczego się nie łączą?

Mimo hucznych zapowiedzi ułatwień dla chcących się połączyć szpitali będących samodzielnymi publicznymi zakładami opieki zdrowotnej nie ma szczególnego zainteresowania tą formą optymalizacji działalności. „Menedżer Zdrowia” wyjaśnia dlaczego.
W myśl założeń prawodawców nowelizacji ustawy z 5 sierpnia 2025 r. o zmianie ustawy o świadczeniach opieki zdrowotnej finansowanych z pieniędzy publicznych oraz ustawy o działalności leczniczej (UDL) podmioty lecznicze działające w formie samodzielnych publicznych zakładów opieki zdrowotnej (SPZOZ) dostały nowe możliwości łączenia się. Podstawę prawną stanowi art. 66 ustawy o działalności leczniczej, który wymienia w ustępie 1 dwa rodzaje, to jest:
- przeniesienie całego mienia z jednego SPZOZ na drugi na podstawie uchwały/zarządzenia jednego podmiotu tworzącego,
- utworzenie nowego podmiotu z dwóch łączących się na podstawie porozumienia jako umowa cywilnoprawna lub publicznoprawna (w przypadku podmiotów administracji publicznej).
Omawiany przepis traktuje wyłącznie o łączeniu podmiotów leczniczych niebędących przedsiębiorstwami.
Opisany w artykule 66 UDL sposób łączenia nosi pewne cechy, które pozwalają porównać go z procedurą łączenia spółek handlowych opisaną w dziale I tytuł IV Kodeksu spółek handlowych. W tym artykule nie omawiamy przypadku przeniesienia całego mienia SPZOZ na inny, jeżeli jest jeden organ tworzący (właściciel), ani sytuacji gdy w wyniku połączenia jeden organ tworzący przejmuje wszelkie uprawnienia i obowiązki drugiego podmiotu. W tych przypadkach proces jest w miarę prosty, choć istotnym problemem może być zdefiniowanie zasad odpowiedzialności za zobowiązania SPZOZ-u przejmowanego albo SPZOZ-ów łączących się. Należy jednak zauważyć, że w obu przypadkach połączenia dochodzi do wstąpienia placówki przejmującej albo powstałej w wyniku połączenia we wszystkie stosunki prawne, których podmiotem były łączące się SPZOZ-y albo SPZOZ przejmowany bez względu na charakter prawny tych stosunków. Zatem to SPZOZ przejmujący albo nowy SPZOZ powstały w wyniku połączenia odpowiada za zobowiązania obu SPZOZ-ów. Innym ryzykiem jest ograniczenie dostępności warunków udzielania i jakości oznaczonych rodzajowo świadczeń zdrowotnych przejmowanego SPZOZ-u albo łączących się SPZOZ-ów. Do pracowników SPZOZ przejmowanego lub łączącego się stosuje się art. 23 KPA (Kodeksu postępowania administracyjnego) ze wszystkimi tego konsekwencjami.
Proces łączenia jest zdecydowanie trudniejszy, jeżeli wszystkie organy tworzące chcą zachować swoje uprawnienia w stosunku do dotychczasowych podmiotów. Podpowiedzią, jak to zrobić, są zapisy art. 66 ust. 5a, 5b, 5c UDL dopisane nowelizacją ustawy z sierpnia 2025 r. Przepisy te mówią o zasadach ustalania liczby głosów w nowo utworzonej radzie przedstawicieli (organie nadzoru). Czy na pewno są to dobre podpowiedzi? W art. 66 ust. 5c ustawodawca mówi o prawie określenia innego niż w przedstawionym w pkt 5b sposobie podejmowania decyzji przez radę przedstawicieli, tym samym przyznając, że przepis nie jest doskonały.
Rodzą się pytania, na które postaramy się odpowiedzieć w niniejszym artykule. Wykorzystujemy rzeczywiste dane rzeczywistych szpitali SPZOZ (podmiot/placówka medyczna A i podmiot/placówka medyczna B) i przeprowadzamy symulację procesu łączenia, w tym ustalania liczby głosów w radzie przedstawicieli. Wskazujemy na problemy i zadajemy pytania. Na wiele z nich nie mamy odpowiedzi. Na niektóre odpowiedź jest banalnie prosta.
Zbieżność zapisów art. 66 UDL z praktyką biznesową fuzji przedsiębiorstw
Cele i proces fuzji przedsiębiorstw
Istnieje zgodność zapisów art. 66 ustawy o działalności leczniczej z praktyką biznesową fuzji przedsiębiorstw:
- fuzja połączenia (merger) odnosi się do procesu, w którym następuje połączenie dwóch lub więcej przedsiębiorstw, tworząc nową jednostkę prawną.
- fuzja przejęcia (acquisition) zachodzi, gdy jedna firma nabywa kontrolę nad inną, ale niekoniecznie prowadzi do powstania nowej spółki.
Zarówno jedna, jak i druga droga działania biznesowego z założenia powinna prowadzić do osiągnięcia następujących podstawowych celów:
- wzrostu skali – zwiększenia udziału w rynku i możliwości produkcyjnych (usługowych),
- dywersyfikacji – wejścia na nowe rynki lub rozszerzenia oferty produktowej,
- synergii – osiągnięcia korzyści kosztowych i operacyjnych niemożliwych do realizacji jako oddzielne podmioty.
Proces fuzji i przejęć to złożona ścieżka, która może znacząco wpłynąć na przyszłość każdej firmy zarówno przejmującej, jak i tej, która zostaje przejęta. Ten strategiczny krok wymaga dokładnego planowania, wnikliwej analizy i skrupulatnej realizacji. Zrozumienie etapów tego procesu jest niezbędne, by zapewnić jego pomyślny przebieg i maksymalizować korzyści wynikające z fuzji lub przejęcia.
Etapy procesu fuzji i przejęć:
- Przygotowanie: określenie celów strategicznych i kryteriów wyboru potencjalnych celów.
- Wyszukiwanie i ocena: identyfikacja i wstępna ocena potencjalnych celów przejęcia lub firm do połączenia.
- Due diligence: szczegółowa analiza finansowa, prawna i operacyjna wybranego celu.
- Negocjacje i finalizacja: ustalenie warunków transakcji, w tym ceny i struktury finansowania.
- Integracja: połączenie operacji, kultur i systemów obu firm w celu realizacji zakładanych synergii.
Wnioski dla łączenia się SPZOZ-ów wynikające z praktyki biznesowej
Opisane wyżej cele biznesowe łączenia się przedsiębiorstw tak naprawdę tylko w zakresie synergii, poprzez osiągnięcie korzyści kosztowych i operacyjnych niemożliwych do realizacji jako oddzielne podmioty, może stanowić motywację do łączenia się SPZOZ-ów. Zarówno wzrost skali, jak i dywersyfikacja, ze względu na monopolistyczny charakter jednego płatnika (NFZ) nie mają zastosowania. W wyniku połączenia wartość kontraktów z NFZ nie wzrośnie ani też nie nastąpi dywersyfikacja płatnika. Nie wzrośnie też populacja pacjentów, ponieważ wszyscy ubezpieczeni mają bezpłatny dostęp do wszystkich podmiotów leczniczych posiadających odpowiedni kontrakt z NFZ. Oczywiście, mówimy tutaj o przyjaznym przejęciu, a nie o wrogim – tylko w celu pozyskania kontraktu NFZ i ograniczenia dostępności dla pacjentów. Skupmy się więc na trzecim celu. W tym punkcie należy wskazać, iż ustawa o działalności leczniczej nie nakłada obowiązku utrzymania jakości, dostępności i warunków udzielania świadczeń zdrowotnych przy połączeniu SPZOZ-ów. Teoretycznie możliwe jest ograniczenie dostępności w udzielaniu świadczeń po połączeniu na przykład wskutek likwidacji komórek organizacyjnych jednego z podmiotów leczniczych. Możliwe jest więc „wrogie przejęcie”.
W przypadku „przyjaznego przejęcia” celem połączenia SPZOZ-ów jest synergia, to jest osiągnięcie korzyści kosztowych i operacyjnych niemożliwych do realizacji jako oddzielne podmioty. Jest to jedyna zbieżność z celami praktyki biznesowej.
Symulacja połączenia dwóch SPZOZ-ów
W łączeniu szpitali powiatowych strona rządowa upatruje rozwiązania problemów ekonomicznych i operacyjnych tych placówek. Narzędzie to eksponowane jest jako uniwersalne i z potencjałem do powszechnego zastosowania. By zweryfikować to założenie, autorzy podjęli próbę zasymulowania efektu połączenia dwóch pomiotów będących w trudnej sytuacji finansowej. Na potrzeby tego ćwiczenia założono, że odległość pomiędzy nimi umożliwia uznanie, że po połączeniu mogą stanowić jeden organizm operacyjny.
Podmiot A i podmiot B to szpitale powiatowe. Podmioty tworzące, które są sąsiadującymi starostwami powiatowymi, poszukują rozwiązania umożliwiającego poprawę sytuacji finansowej swoich placówek. Pogarszająca się płynność, ograniczony dostęp do funduszy inwestycyjnych, a także ustawiczne problemy z pozyskaniem wysoko wykwalifikowanych pracowników skłoniły zarządy powiatów do nawiązania dialogu. Rozpoczęto ogólną analizę, która ma wskazać potencjalne korzyści ekonomiczne potencjalnego połączenia.
Poniżej zaprezentowano bilans na dzień połączenia, który jest sumą bilansu zamknięcia. Z uwagi na to, że zgodnie z przepisami połączenie odbywa się bez przeprowadzenia likwidacji, wartości w sprawozdaniu ujmowane są w wartościach księgowych. Nie dokonuje się na dzień połączenia przeszacowania aktywów do wartości godziwej.
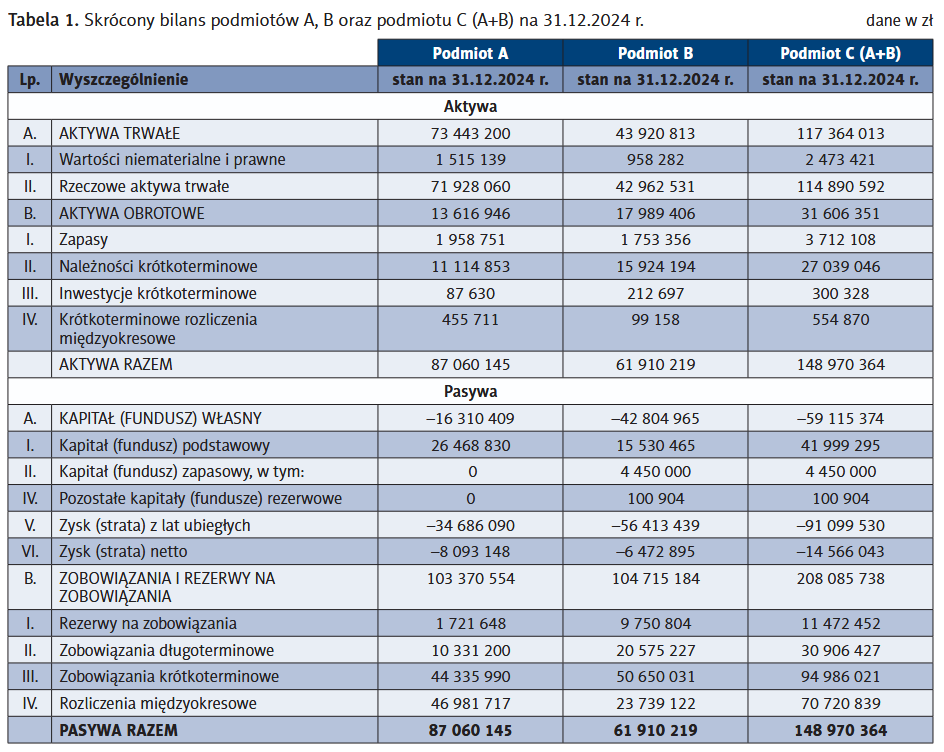
Dane finansowe wskazują, że w momencie połączenia, w tym przypadku 31 grudnia 2024 r., podmiot powstały z połączenia podmiotów A i B ma trudną sytuację finansową, która wynika wprost z trudnej sytuacji przed połączeniem. Na etapie połączenia nie wydarzy się nic, co spowoduje chociażby zmniejszenie obciążeń finansowych lub pomoc w spłacie zadłużenia. Nadal nie jest znany sposób funkcjonowania projektowanego przez Ministerstwo Zdrowia produktu pomocowego w postaci umarzalnej pożyczki, która miała być udzielana za pośrednictwem Banku Gospodarstwa Krajowego.
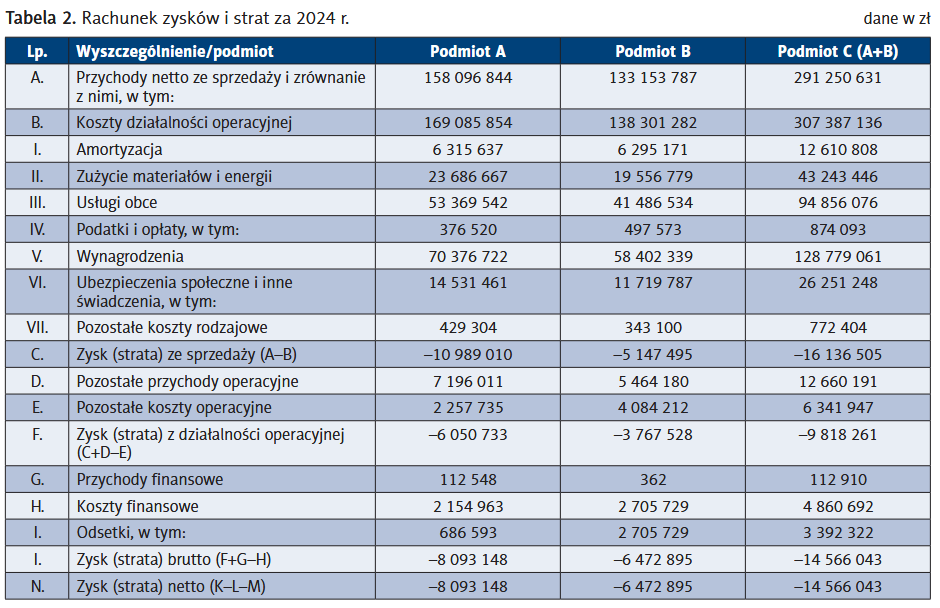
Źródeł poprawy sytuacji ekonomicznej połączonego podmiotu nowy kierownik musi szukać w eliminacji straty netto podmiotów. Jej wysokość w 2024 r. wynosiła łącznie 14,5 mln zł przy amortyzacji 12,6 mln zł. Rachunek przepływów pieniężnych wykazuje co prawda dodatnie przepływy netto z działalności operacyjnej, ale jest ona uzyskana głównie dzięki wzrostowi zadłużenia o 17,9 mln zł. W symulacji nie uwzględniono rzeczywistej wartości zrealizowanych świadczeń (oba podmioty zmuszone były do zrzeczenia się części przychodów za nadwykonania), ponieważ połączenie niczego w polityce NFZ w stosunku do nowego podmiotu nie zmieni.
Sytuacja powiatowych lecznic pogarsza się z każdym rokiem, więc można przypuszczać, że problem finansowy w kolejnym roku będzie co najmniej tak duży jak w ostatnim roku odrębnego funkcjonowania. Przy czym problemy z regulowaniem zobowiązań będą dynamiczne narastały. Bez ustawowego oddłużenia nic w tym zakresie się nie zmieni.
Poprawa sytuacji finansowej, rozumiana jako działania ukierunkowane na osiągnięcie dodatniego wyniku finansowego oraz poprawę płynności, standardowo rozpoczyna się od poszukiwania możliwości zwiększenia przychodów oraz zmniejszenia kosztów poprzez tzw. proste oszczędności. Równolegle dokonuje się analizy struktury i procesów w celu identyfikacji i obszarów oszczędności dzięki restrukturyzacji.
Analiza przychodów obu podmiotów wykazuje, że ich głównym źródłem jest kontrakt z OW NFZ z przewagą wartościową zakresów o charakterze limitowym, w tym ryczałtu sieciowego, który w latach kolejnych będzie trzeba traktować jak limit bezwzględny. Możliwości pozyskania dodatkowych środków z kontraktu dają tylko zakresy nielimitowane – ambulatoryjna opieka specjalistyczna, w tym badania kosztochłonne, a w szpitalnictwie pediatria oraz położnictwo i neonatologia. Sytuacja demograficzna wskazuje, że wymienione zakresy szpitalne są na terenach oddalonych od dużych aglomeracji miejskich trudne do wykorzystania jako źródło nieograniczonego przychodu. W obszarze przychodów są też działania optymalizacyjne w zakresie sprawozdawczości świadczeń do płatnika. Doświadczenie wskazuje, że podmiot, który nigdy nie poddał się takiemu audytowi, może uzyskać przychody utracone w ten sposób w wysokości 1–1,5 proc. kontraktu z NFZ.
Zmniejszenie kosztów w poprzez proste oszczędności będzie polegało głównie na identyfikacji źródeł potencjalnego marnotrawstwa.
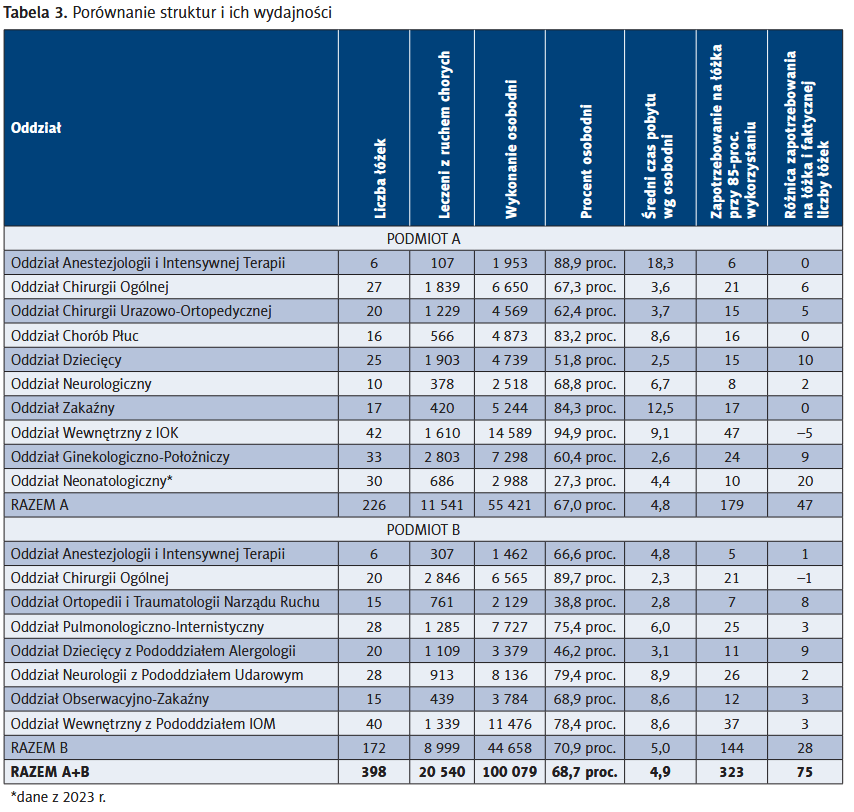
Działania o charakterze restrukturyzacyjnym, jak sama nazwa wskazuje, będą polegały na przebudowie struktury. Na potrzeby niniejszej publikacji przeanalizowano podmioty A i B w zakresie lecznictwa szpitalnego.
Wstępna ocena powyższego zestawienia wskazuje, że:
- Oddziały intensywnej terapii nie będą podlegały ograniczeniu. Pomimo matematycznego wyniku wskazującego na możliwość redukcji 1 łóżka, z perspektywy minimalnej możliwej obsady wynikającej z norm pielęgniarskich na łóżko to właśnie 6 łóżek.
- W szpitalu A możliwa jest redukcja liczby łóżek na oddziale chirurgii ogólnej o 6. Działanie nie ma wpływu na strukturę podmiotu B, gdzie łóżka ogólnochirurgiczne są obłożone.
- W szpitalu B można wnioskować o możliwości likwidacji oddziału ortopedii i traumatologii narządu ruchu i zwiększyć wykorzystanie łóżek w szpitalu A. W szpitalu B prawdopodobnie mogłaby przestać funkcjonować jedna z trzech sal operacyjnych. Jednakże w związku z tym, że w szpitalu B poniesiono duże nakłady inwestycyjne właśnie na blok operacyjny i chirurgię urazową ze środków KPO, żadne zmiany przez 5 lat (trwałość projektu) nastąpić nie mogą.
- Średnie wykorzystanie łóżek na oddziałach dziecięcych w obu placówkach wynosi 50 proc. Pierwszym działaniem powinno być opracowanie strategii zwiększenia liczby pacjentów i przychodów, które są nielimitowane. Ponadto świadczenia pediatryczne charakteryzują się wysoką marżą, więc wpływ tego działania na poprawę wyniku byłby zauważalny. Niestety w taki sam sposób jak od kilku lat „demografia” nieubłaganie powoduje upadek finansowy oddziałów położniczych, tak obecnie ta sama „demografia” powoduje, że małych dzieci przyjmowanych na oddziały jest również mniej. Należy więc założyć, że w dalszej perspektywie będzie trzeba podjąć decyzję o zamknięciu jednego z tych oddziałów bez gwarancji, że utrzymamy intensywność swojej pracy.
- Oddziały neurologiczne w obu szpitalach wykazują nadwyżkę liczby łóżek w stosunku do zapotrzebowania (po łóżku każdy). Trzeba wziąć jednak pod uwagę, że szpital A jest w trakcie remontowania powierzchni zajmowanej przez neurologię, co może wypaczać obraz, a w szpitalu B liczba łóżek dla prowadzenia pododdziału udarowego nie może być mniejsza niż 28, co wynika z warunków realizacji świadczeń udarowych w przypadku ich finansowania z funduszy publicznych, więc ograniczenie liczby łóżek jest wątpliwe. Ponadto pacjentów z chorobami neurologicznymi o podłożu postcovidowym jest coraz więcej, co stanowi szansę rozwoju tej części działalności przy jednoczesnym ograniczeniu finansowania przez objęcie świadczeń neurologicznych finansowaniem z ryczałtu PSZ. W związku z tym nie ma możliwości redukcji łóżek.
- Oddziały zakaźne w obydwu podmiotach są małe i notują długi średni okres pobytu. Być może jest szansa połączenia oddziałów poprzez zlikwidowanie oddziału w jednej placówce i odpowiedniego rozszerzenia w drugiej. Ekonomicznie byłaby to decyzja uzasadniona. Wątpliwości wzbudzi zapewne perspektywa ograniczenia dostępności łóżek zakaźnych w regionie w związku z realizacją zadań wyznaczonych podmiotom A i B w wojewódzkim planie działania na wypadek wystąpienia epidemii – realny brak możliwości ograniczenia liczby łóżek bez zmiany wojewódzkiego planu.
- Oddziały internistyczne łącznie mają optymalne rozmiary. W przypadku niemożności przyjęcia pacjenta w szpitalu A, gdzie obłożenie chwilowe przekracza 100 proc., można go przekierować do szpitala B – brak uzasadnienia ograniczenia liczby łóżek.
- Oddziałem o największym potencjale restrukturyzacyjnym jest ginekologiczno-położniczy i neonatologiczny w szpitalu A. Zlikwidować można 9 łóżek położniczych oraz 20 noworodkowych. Po uwzględnieniu konieczności zapewnienia odpowiedniej liczby łóżek alternatywnych noworodkowych (zwykłe, intensywnego nadzoru oraz inkubatory) nie powinno ich być mniej niż 16, czyli redukcja może dotyczyć 14. Niska i obniżająca się liczba porodów może w przyszłości skłaniać do całkowitej rezygnacji z tej działalności, zwłaszcza w przypadku, jeśli nie nastąpi urealnienie wycen świadczeń położniczych. Jednakże w związku z tym, iż w szpitalu B nie ma takiego profilu w hospitalizacji, paradoksalnie, po połączeniu likwidacja oddziału ginekologiczno-położniczego i neonatologicznego będzie z powodów społecznych trudniejsza.
Podsumowując, na tym etapie należy sobie zadać pytanie, jakie skutki organizacyjne i finansowe przyniosą te zmiany w podmiocie powstałym w wyniku połączenia.
A. Redukcja łóżek szpitalnych
Analiza wykazała, że teoretycznie można wyrejestrować 17 łóżek w szpitalu B i 42 łóżka w szpitalu A. Działania te na pewno spotkają się z oporem nie tylko personelu, ale i mieszkańców czy wojewody, o czym pisaliśmy powyżej. Zakładając, że podmioty realizują przepisy dotyczące norm zatrudnienia pielęgniarek, pozwoli to na oszczędność w związku z uwolnieniem na rynek pracy personelu – w szpitalu A 33 osób, a w szpitalu B 17 osób. Oszczędność za 12 miesięcy, z pominięciem kosztów odpraw, wynosiłaby w szpitalu A 4,6 mln zł, a w szpitalu B 2 mln zł, czyli łącznie 6,6 mln zł. Na etapie dokonywania takiego szacunku okazało się, że w szpitalu A pielęgniarki i położne są wynagradzane według kwalifikacji wymaganych na danym stanowisku, a w szpitalu B według kwalifikacji posiadanych.
Po połączeniu podmiotów, w związku z przyjęciem wspólnego regulaminu wynagrodzeń, zaistnieje duże ryzyko konieczności podniesienia wynagrodzeń w podmiocie A. Dla 234 osób będzie to około 8,6 mln zł rocznie, co skonsumuje z nawiązką poczynione oszczędności.
Oszczędności z uwolnienia dyżurowego czasu pracy lekarzy pediatrów w przypadku połączenia fizycznego tych oddziałów, szacowane na 1,4 mln zł, nie zrekompensują tej wielkości. Efekt netto restrukturyzacji oddziałów połączonych podmiotów będzie wynosił około 0,6 mln zł – zbyt mało, aby podejmować te wszystkie ryzyka w warunkach połączonego podmiotu.
Według informacji prasowych, stan finansów NFZ wskazuje, że wzrost przychodów umożliwiający wykorzystanie uwolnionego potencjału przez jego wykorzystanie do realizacji nowych świadczeń zdrowotnych nie będzie mógł być zrealizowany.
B. Rentowność podmiotu
Po upływie roku podmiot C będzie miał stratę większą niż w punkcie wyjścia. Jej wartość bezwzględna będzie wyższa niż 1 proc. przychodów ogółem i konieczne będzie sporządzenie programu naprawczego.
C. Określenie wagi głosów w radzie przedstawicieli
Jeżeli przeprowadzona analiza skłoni jednak organy tworzące podmiotów A i B do ich połączenia i wybiorą wariant, w którym oba organy będą chciały zachować prawo do decyzji i ewentualnej odpowiedzialności za zobowiązania podmiotu, to muszą ustalić zasady, na jakich będzie się to odbywało.
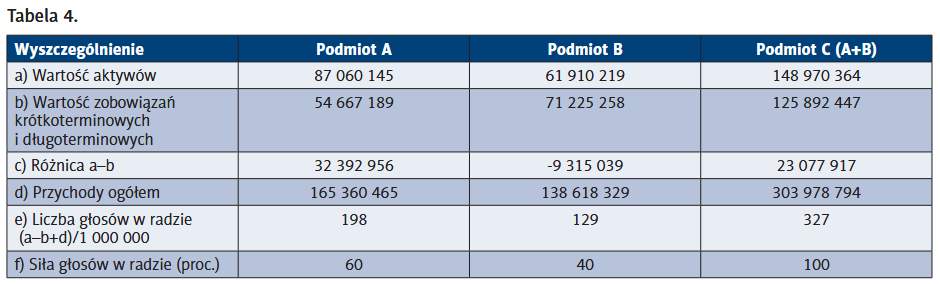
Jedna z możliwości wskazana jest w art. 66 ust. 5b UDL. Zgodnie z metodyką opisaną w przedmiotowym przepisie siła głosów naszych przykładowych podmiotów tworzących będzie następująca…
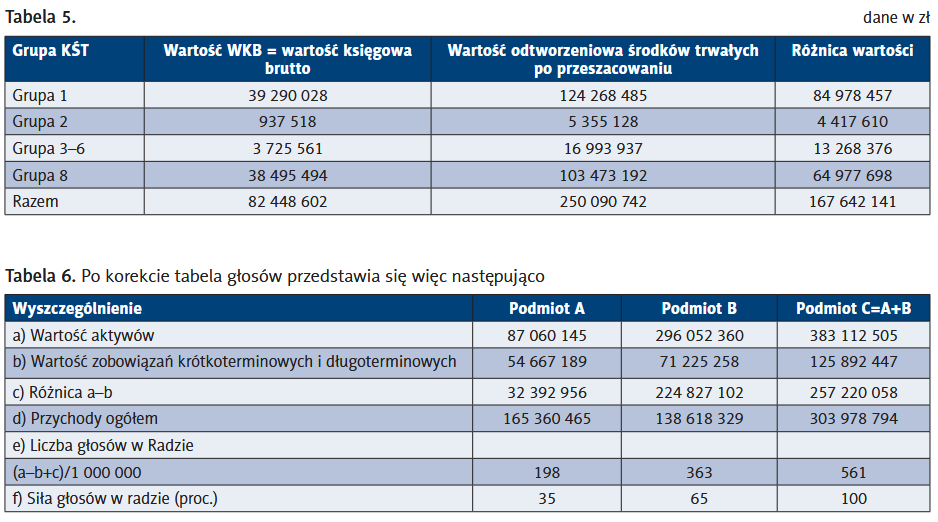
Powyższe zestawienie wskazuje, że możliwość współdecydowania o różnych aspektach funkcjonowania podmiotu B, przede wszystkim o losach zakładu leczniczego w swoim powiecie, nie istnieje. To podmiot tworzący A będzie decydował, które oddziały zostaną zlikwidowane lub w jaki sposób będzie koncentrowana działalność. Przejmie faktyczne władztwo nad formowaniem docelowej struktury nowego podmiotu i jego działalności. W innych okolicznościach nazwalibyśmy go podmiotem dominującym i to w sposób nieograniczony.
W kwestii odpowiedzialności za zobowiązania, tak obliczona siła głosów jest korzystna dla podmiotu podległego. Jeżeli przeliczymy, za jaką wartość zobowiązań nowego podmiotu odpowiada podmiot tworzący B w zestawieniu z wartością, którą do niego wniósł, okazuje się, że jego odpowiedzialność zmniejsza się mniej więcej o 21,5 mln zł. O taką wartość zwiększa się odpowiedzialność organu tworzącego podmiotu A.
Ustawa dopuszcza odmienne uregulowanie kwestii siły głosu i podmioty tworzące powinny sklasyfikować decyzje, jakie będą podejmowane, i przed połączeniem porozumieć się we wszystkich zidentyfikowanych kwestiach. Również w takiej, czy dopuszczają rozłączenie podmiotów, jeśli z ważnych powodów jeden z podmiotów tworzących zechce wypowiedzieć porozumienie. W naszej symulacji przyjęliśmy, iż właśnie organ tworzący podmiotu B zakwestionował ustawowy sposób liczenia głosów, uznając go za krzywdzący dla niego.
Organ tworzący podmiotu B wskazuje inny sposób liczenia głosów, wprowadzając następujące poprawki:
- Do wyceny wartości środków trwałych należy zastosować miarę rzeczywistej wartości odtworzeniowej, porównywalnej z wartością godziwą. Rzeczywista wartość aktywów wynosi więc 61,9 mln zł + 167,6 mln zł. Jako dowód organ tworzący podmiotu B przedstawił wycenę wartości odtworzeniowej środków trwałych w wysokości 250,1 mln zł wykonaną przez niezależną firmę audytorską EIB. Poniżej oświadczenie firmy audytorskiej EIB „Raport – wycena środków trwałych dla szpitala B”:
- Dodatkowo organ tworzący szpitala B dowodzi, że z już pozyskanych dotacji celowych KPO wartość majątku podmiotu B wzrośnie w 2026 r. (w roku połączenia) co najmniej o 66,5 mln zł. Ze względu na istotną wartość proponuje uwzględnić ją w wartości parytetu głosów. Wartość tę jako kwotę pewną należy już ująć do majątku trwałego SPZOZ do liczenia wagi głosów.
Jak widać, zmiana jest zasadnicza. Liczba głosów dla szpitala B wzrosła z 129 do 363, a pozycja negocjacyjna uległa zmianie z podległej na dominującą (65 proc. głosów).
Gra toczy się więc o wysoką stawkę, ponieważ w związku z brakiem zapisów o utrzymaniu dostępności świadczeń SPZOZ dominujący może przejąć kontrakty NFZ w celu realizacji świadczeń tylko w swojej lokalizacji (typowe zjawisko wrogiej fuzji), likwidując lub minimalizując świadczenia w drugiej lokalizacji. Wniosek jest oczywisty – bez szczegółowej wyceny łączących się przedsiębiorstw, zawierającej pełne badanie due diligence przeprowadzone przez niezależnego audytora, rzetelne ustalenie parytetu głosów w radzie przedstawicieli nie jest możliwe.
Propozycje określenia wartości SPZOZ zgodnie z International Valuation Standards (IVS)
Przedstawiony wcześniej problem z prawidłową wyceną wartości przedsiębiorstwa SPZOZ (celowo używamy określenia przedsiębiorstwo dla SPZOZ, mimo że UDL w tym zakresie nie jest spójna) jest możliwy do rozwiązania za pomocą przepisów standardu wyceny IVS.
W świecie biznesu za wiarygodne przyjmuje się wyceny przedsiębiorstw przeprowadzane zgodnie ze standardem IVS (najnowszy – wersja styczeń 2025). Standardy te określają etykę i metody wyceny w celu oszacowania najbardziej sprawiedliwej wartości majątku firmy. Rodzaje wycen oraz numer standardu określa poniższa tabela.
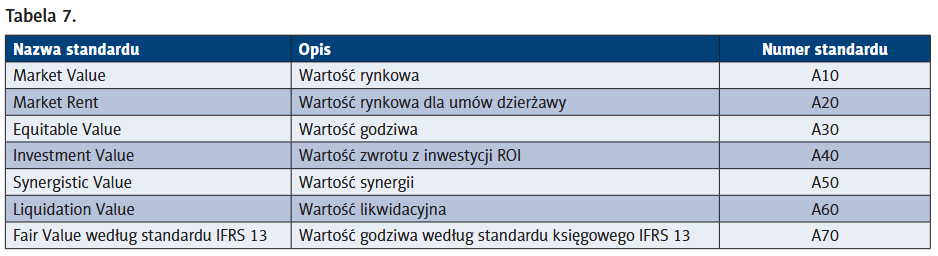
Wycenę podmiotów leczniczych prowadzonych w formie SPZOZ powinno się przeprowadzić według standardów A10, A40, A50 i A70. Z uwagi na to, że przepisy art. 66 ust. 6 UDL wykluczają w wypadku łączenia SPZOZ-ów przeprowadzenie postępowania likwidacyjnego podmiotów łączących się, standard A60 został wykluczony.
Odpowiedzi na pytanie o sens połączenia SPZOZ-ów
W trakcie analizy ekonomicznej podmiotów A i B nasuwają się pytania, na które warto sobie odpowiedzieć przed przystąpieniem do konkretnych rozmów o połączeniu.
- Jakie de facto są narzędzia, które w przypadku decyzji o połączeniu pomogą w skutecznej restrukturyzacji połączonych podmiotów?
- Czy dla połączenia SPZOZ-ów nie należałoby zastosować metod i narzędzi znanych z łączenia spółek? Pełna analiza due diligence pozwoliłaby na uzyskanie większej świadomości skutków połączenia w podmiotach tworzących.
- Jaki jest prawdziwy obraz ekonomiczny łączonych podmiotów, w szczególności z perspektywy wartości godziwej aktywów, ujęcia rezerw np. na ryzyka procesowe, ujęcia nadwykonań NFZ?
- Jakie komórki się dublują i czy można je skumulować w jednej lokalizacji, jeżeli tak, to które i czy pacjent będzie bezpieczny? Czy są/będą standardy rozlokowania oddziałów tak, aby odpowiedzialność za brak oddziału danej specjalności nie obciążał społecznie kierownika SPZOZ, lecz wynikał z rozwiązań systemowych (vide: problem niezadowolenia społecznego z likwidacji oddziałów położniczych i noworodków)?
- Czy można podjąć działania restrukturyzacyjne przed połączeniem, aby ograniczyć ryzyko porażki w przyszłości?
- Czy relokacja działalności nie doprowadzi do powstania zyskownego zakładu w jednej lokalizacji i deficytowego w drugiej? Jakie konsekwencje będzie miał taki stan po np. zmianie władzy w powiecie czy gminie?
- Jak ustalić wagę głosów, kiedy podmioty są dwa i ewentualne spory mogą trwać w nieskończoność, szkodząc podmiotowi? Podobny problem będzie istniał przy ustaleniu ewentualnej odpowiedzialności za zobowiązania w przypadku ponownego podziału (co może się zdarzyć w przyszłości).
- Jakie są drogi połączenia i jakie będzie bilans otwarcia połączonego podmiotu? Czy aktywa można będzie ująć w wartości godziwej, a nie księgowej (na przykład jak dla wyceny agio w spółkach kapitałowych) i jakie będą konsekwencje tego ujęcia z perspektywy kosztów działalności i generowanego wyniku?
- Po stworzeniu statutu nastąpi konieczność ustalenia regulaminu organizacyjnego, a jego wdrożenie na pewno doprowadzi do redukcji zatrudnienia co najmniej w zakresach obsługi i administracji. Prowadzi to do wniosku, że związki zawodowe muszą być zaangażowane w proces połączenia i należy budować świadomość, że restrukturyzacja w szczególności będzie polegała na optymalizacji struktury zatrudnienia. Czy to nie doprowadzi do napięć społecznych blokujących proces połączenia?
- Stworzenie wspólnych regulaminów, w tym pracy i wynagradzania, jest procesem mozolnym. Jeżeli w podmiotach są dwa różne systemy (np. w jednym wynagrodzenia pielęgniarek są uzależnione od kwalifikacji posiadanych, a w drugim od wymaganych), to docelowo na pewno będzie trzeba wdrożyć droższy dla pracodawcy, co musi zostać przeanalizowane przed połączeniem. Czy naprawdę połączenie zmniejszy koszty zatrudnienia?
- Jaka może być wypadkowa redukcji i wzrostu kosztów oraz redukcji i wzrostu przychodów? Czy na pewno połączenie ma potencjał do poprawy wyniku finansowego, czy może paradoksalnie przyczynić się do jego pogorszenia?
- Jeżeli jeden SPZOZ posiada certyfikat jakości (np. akredytacyjny CMJ), a drugi nie, czy w wyniku połączenia go nie utraci? Kluczowych pytań nie zostawiamy bez odpowiedzi.
Dlaczego podmioty tworzące nie chcą zrzec się za darmo uprawnień do majątku trwałego swojego SPZOZ?
Podmioty tworzące nie chcą zrzec się za darmo uprawnień do majątku trwałego swojego SPZOZ, ponieważ przez lata partycypowały w finansowaniu tego podmiotu w formie dotacji celowych, umarzanych pożyczek, pokrycia straty netto czy wykupu świadczeń zdrowotnych. Istnieje oczekiwanie dotyczące rekompensaty za poniesione wydatki z budżetu gminy czy powiatu.
Dlaczego podmioty tworzące nie chcą odpowiadać za zobowiązania przejmowanego lub łączącego się SPZOZ?
Podmioty tworzące nie chcą odpowiadać za zobowiązania przejmowanego lub łączącego się SPZOZ-u, ponieważ zgodnie z art. 61 i 61a UDL zobowiązania samodzielnego publicznego zakładu opieki zdrowotnej po jego likwidacji stają się zobowiązaniami i należnościami skarbu państwa albo uczelni medycznej, albo właściwej jednostki samorządu terytorialnego albo związku jednostek samorządu terytorialnego. W przypadku łączenia się SPZOZ-ów odpowiedzialność jest w proporcjach określonych w art. 66 ust. 5a. (parytet głosów w radzie przedstawicieli), co nie jest jednoznaczne z proporcjami zadłużenia ani wskaźnikiem zadłużenia do przychodów łączących się SPZOZ-ów.
Dlaczego trudno jest ustalić sprawiedliwy parytet głosów w radzie przedstawicieli połączonych SPZOZ-ów bez due diligence?
Sprawiedliwy parytet głosów w radzie przedstawicieli połączonych SPZOZ-ów jest trudny do ustalenia bez przeprowadzenia niezależnego badania ekonomiczno-prawnego due diligence i dokonania realnej wyceny łączących się przedsiębiorstw. Niestety, obowiązek ten nie jest wpisany ani opisany ustawowo.
Czy są inne metody optymalizacji działalności szpitali SPZOZ niż opisane w art. 66 UDL?
Istnieje możliwość optymalizacji działalności we współpracy z innymi podmiotami leczniczymi SPZOZ bez łączenia struktur majątkowych.
Konkluzja
Sposób na optymalizację działalności leczniczej metodą opisaną w art. 66 UDL jest procesem skomplikowanym, obarczonym dużym ryzykiem nieosiągnięcia zamierzonych efektów.
Istnieją inne niż te opisane w ustawie o działalności leczniczej metody optymalizacji działalności szpitali SPZOZ jako porozumienia niezależnych placówek medycznych.
Takim porozumieniem jest np. powołanie konsorcjum lub każdego innego porozumienia gospodarczego o współpracy i współdziałaniu niezależnych SPZOZ-ów dążących do osiągnięcia celów synergii. Najlepszym przykładem mogą być porozumienia (konsorcja) w zakresie utworzenia sieci ściśle współpracujących z sobą placówek medycznych. Takie porozumienie sieci placówek medycznych może dotyczyć następujących zakresów:
- Optymalizacja kosztów i zakupów – wspólne zakupy (grupy zakupowe) drobnego sprzętu medycznego, leków, materiałów opatrunkowych czy usług (cateringowych, sprzątania, ubezpieczeniowych).
- Wspólne zarządzanie zasobami – możliwość rotacji personelu, ostre i tępe dyżury w sieci placówek, optymalizacja wykorzystania kosztochłonnego sprzętu (tomograf komputerowy, rezonans magnetyczny), zintegrowane zakupy inwestycyjne.
- Wzmocnienie pozycji negocjacyjnej z NFZ – efekt skali.
- Specjalizacja i komplementarność – placówki medyczne mogą podzielić się rolami, jeśli chodzi o zabiegi, diagnostykę, leczenie i rehabilitację.
- Bezpośredni efekt dla pacjenta poprzez wzmocnienie pozycji lokalnej placówki w sieci – lepsze dopasowanie oferty do potrzeb lokalnej społeczności.
- Bezpośrednia korzyść dla pacjenta poprzez lepszy dostęp do świadczeń dla lokalnej ludności – skrócenie kolejek.
- Wyższy komfort obsługi pacjenta poprzez koordynację i ciągłość opieki – zasada bramy: wejście do systemu placówek medycznych uruchamia koordynowaną ścieżkę.
- Wyższy standard leczenia pacjenta – dostęp do specjalistycznej kadry kilku placówek, wymiana doświadczeń (dobre praktyki).
Tekst dyrektora Szpitala im. Ojca Rafała z Proszowic – Samodzielnego Publicznego Zakładu Opieki Zdrowotnej w Proszowicach Zbigniewa Torbusa i dyrektor Uniwersyteckiej Kliniki Stomatologicznej w Krakowie Doroty Gołąb-Bełtowicz opublikowano w „Menedżerze Zdrowia” 1/2026.
Przeczytaj także: „Za dużo szpitali – to nie wypali” i „Nie chcą się łączyć”.





















